Een goede zorgverlening vereist de toepassing van het beste wetenschappelijke bewijs van het moment voor elke patiënt. Dat vertaalt zich in evidence-based practice (EBP). Dat geldt ook voor diëtisten, de best geplaatste zorgverleners inzake voeding. De laatste jaren wordt hieraan steeds meer belang gehecht en worden er diverse initiatieven opgezet om ook de EBP diëtetiek te versterken.
BEKNOPT
- Evidence-based practice (EBP) diëtetiek combineert actuele wetenschappelijke kennis met expertise van diëtisten en de inbreng van patiënten met het oog op de beste aanpak op maat van patiënten. Gezien het dynamische karakter van het wetenschappelijke onderzoek en de maatschappelijke evoluties zijn regelmatige evaluaties van EBP-richtlijnen belangrijk.
- EBP diëtetiek geldt voor elk facet van het werk van de diëtist (zorg, catering, productie, gezondheidsbevordering).
- De meerderheid van de Belgische diëtisten is overtuigd van het belang van EBP.
- Diëtisten geven de voorkeur aan korte maar duidelijke richtlijnen met samenvattende kernboodschappen en de mogelijkheid om bijkomende informatie op te vragen. Dat kan helpen om een richtlijn verder op maat van de patiënt te vertalen.
- EBP-richtlijnen voor diëtisten worden gebundeld op het platform www.ebpnet.be, het referentieplatform voor EBP voor alle Belgische zorgactoren in de eerstelijnszorg. Daarnaast worden diverse projecten opgezet om de implementatie van klinische evidence-based dieetrichtlijnen en de toepassing van EBP diëtetiek te bevorderen.
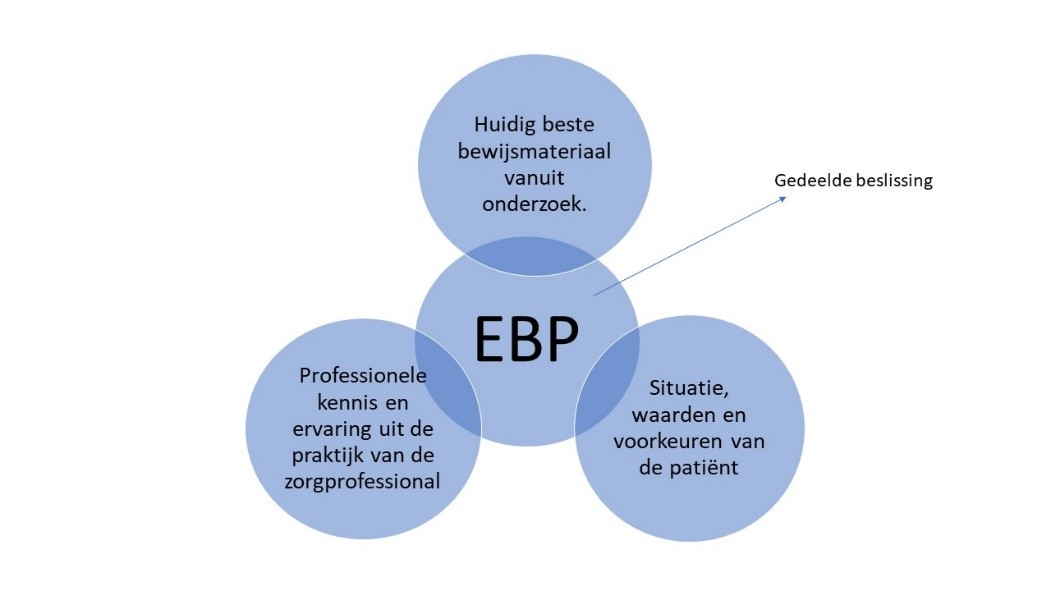
Evidence-based practice of handelen (EBP) brengt individuele professionele kennis en praktijkexpertise (pijler 1) samen met het beste externe bewijsmateriaal (evidentie) dat vanuit systematisch onderzoek beschikbaar is (pijler 2). Daarnaast houdt EBP ook rekening met concrete situaties, waarden en voorkeuren van patiënten en met beschikbare middelen (pijler 3). Op die manier komt men tot een gedeelde besluitvorming of ‘shared decision making’ (1,2). Met andere woorden: wetenschappelijke kennis wordt gecombineerd met de expertise van diëtisten en de inbreng van patiënten zodat een interventie in de dagelijkse dieetpraktijk kan worden ontwikkeld op maat van de patiënt (figuur 1).
Figuur 1: De drie pijlers van evidence-based practice (EBP) of handelen
(hertekend op basis van 1,2,3,4).
Het belang van evidence-based handelen
Evidence-based handelen (EPB) in de gezondheidszorg voorziet in een onderbouwde motivatie van de gekozen aanpak. Dat verbetert de kwaliteit en de efficiëntie van de zorg. Daarnaast kan EBP mee het beleid bepalen op zowel micro- als macroniveau, bijvoorbeeld in het kader van te maken keuzes over capaciteitsvoorzieningen, te gebruiken methodieken en apparatuur. De beste aanpak en de haalbaarheid voor de patiënt staan altijd samen voorop. In België werd een federaal plan en netwerk opgericht om EBP te coördineren en verder te implementeren (3).
Evidence-based handelen in 5-stappen
Binnen evidence-based handelen (EBP) wordt er gewerkt met een systematische aanpak in vijf stappen (zie ook de infografiek: Evidence-based handelen in 5 stappen). Deze EBP-werkwijze is geschikt voor alle zorgberoepen en voor elk facet van het werk van een diëtist (zorg, catering, productie, gezondheidsbevordering). Naargelang het vakdomein verschillen de te raadplegen bronnen. Voor een antwoord op bijvoorbeeld de vraag welke voedingsinterventies geschikt zijn om in een buurtwerking te integreren voor kinderen tussen 9 en 12 jaar, moet men databanken raadplegen die meer info geven over educatieve interventies. In dit artikel werd gefocust op klinische bronnen.
Stap 1: een onderzoeksvraag opstellen
In stap 1 wordt het probleem of de onzekerheid in aanpak vertaald naar een beantwoordbare vraag. De PICO-methode is een goed hulpmiddel om de juiste trefwoorden te bepalen en tot een goede afgebakende onderzoeksvraag te komen (6).
P - Over welk probleem en/of welke patiënt gaat het?
Bv. een volwassen patiënt met obesitas en prediabetes, werkzaam in een wisselend
ploegenstelsel.
I - Wat is de beoogde interventie?
Bv. een koolhydraatarm dieet.
C - Met welke controle-interventie wil men vergelijken?
Bv. een standaard vermageringsdieet.
O - Welke uitkomst wil men bereiken?
Bv. vermageren en een gezonde levensstijl aannemen.
Stap 2: informatie zoeken
In stap 2 wordt er ‘evidentie’ gezocht.
De kennispiramide - ook bekend als de piramide van Haynes - kan helpen om efficiënt informatie op te zoeken (7,12). De piramide is ingedeeld volgens het niveau van bewijskracht (figuur 2, zie voorbeelden van bronnen in tabel 1).
In de praktijk zoekt men eerst naar richtlijnen. Die geven reeds een stand van zaken en bundelen de laatste evidentie. Belgische richtlijnen of richtlijnen aangepast aan de Belgische context zijn te verkiezen boven buitenlandse aangezien zij geen vertaalslag meer behoeven naar de Belgische context over bijvoorbeeld zorgorganisatie en -eenheden.
Als er geen richtlijnen beschikbaar zijn, daalt men verder af in de piramide en zoekt men naar wetenschappelijke artikels, te beginnen met systematische reviews.
Figuur 2: Kennispiramide (12)
Stap 3: informatie kritisch beoordelen
De gevonden informatie wordt in stap 3 gescreend en beoordeeld op haar kwaliteit.
De kwaliteit van richtlijnen wordt beoordeeld aan de hand van het AGREE-2-instrument of de ‘Agree global rating scale’ (verkorte vorm) (www.agreetrust.org), een gevalideerd en internationaal gebruikt instrument.
Elke kernboodschap in een richtlijn krijgt een GRADE of een score waaruit onmiddellijk de bewijskracht van de kernboodschap of aanbeveling blijkt (sterk of zwak) op basis van de voordelen versus de nadelen en de risico’s van de aanbeveling (8). Naast een cijfer wordt ook nog een letter gegeven. Die is afhankelijk van de onderbouwde kwaliteit van de studies. GRADE 1A is de hoogste score, GRADE 2C de laagste.
Om de kwaliteit van andere bronnen te boordelen zijn diverse instrumenten ontwikkeld. Scorelijsten kunnen onder meer worden geraadpleegd via https://belgium.cochrane.org/informatie-hulpmiddelen/tools-checklists.
Stap 4: implementeren
In stap 4 wordt op basis van de beschikbare evidentie een behandeling gekozen rekening houdend met de situatie, waarden en voorkeuren van de patiënt (bv. een bepaald dieet met de patiënt bespreken rekening houdend met zijn of haar eet- en leefstijl).
De richtlijnen van www.ebpnet.be worden op www.gezondheidenwetenschap.be vertaald naar ‘patiënten’-taal.
Stap 5: de zorgaanpak evalueren
De bedoeling van stap 5 is om de kwaliteit van de aanpak op regelmatige basis te evalueren. Dit is te vergelijken met de checkfase uit de PDCA (plan do check act)-cyclus. De diëtist gaat na of de aanpak efficiënt is bij de patiënt en of de doelen, opgesteld in samenspraak met de patiënt, al dan niet werden behaald en zo niet, waarom niet.
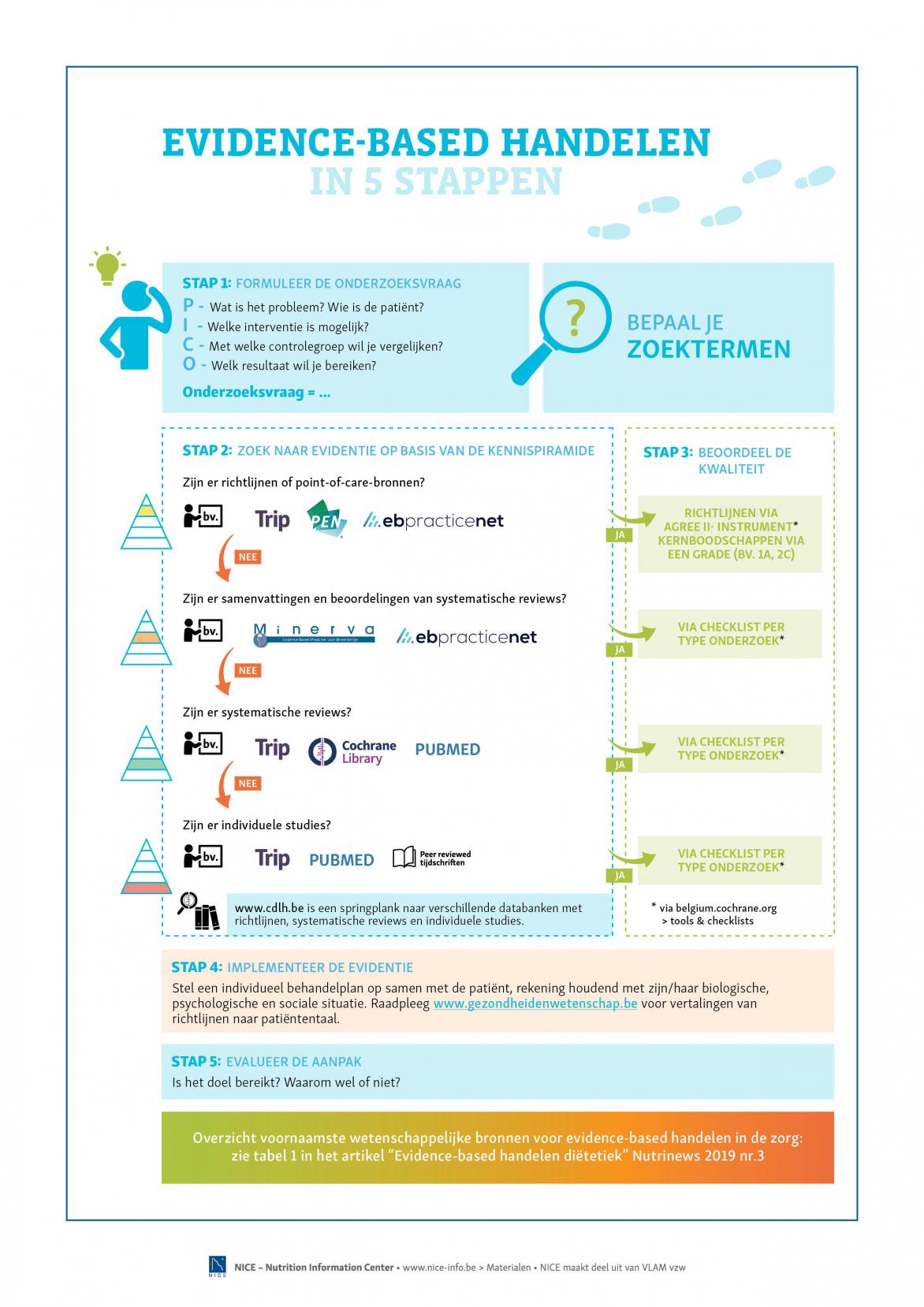
Infografiek 'Evidence-based handelen in 5 stappen'
Lees meerHandelen Belgische diëtisten EBP?
In februari-maart 2018 werd er door de hogeschool UCLL in samenwerking met de VBVD (Vlaamse Beroepsvereniging van Diëtisten) en de UPDLF (Union Professionnelle des Diététiciens de Langue Française) een nationale online bevraging afgenomen bij diëtisten (9). Hiervoor werd de eerdere bevraging bij huisartsen, verpleegkundigen, vroedvrouwen en kinesisten door het KCE (federaal kenniscentrum voor de gezondheidszorg) als basis gebruikt en uitgebreid met specifieke vragen voor diëtisten (10). De vragenlijst werd volledig ingevuld door 151 (student)diëtisten, waarvan 114 actief waren als diëtist.
De meerderheid van de diëtisten (85%) is overtuigd tot zeer overtuigd van het belang van EBP en meer dan de helft (55%) raadpleegt wekelijks literatuur. Bij vragen worden vooral collega’s geraadpleegd maar ook handboeken, vaktijdschriften en online databanken. De meerderheid (74%) is vertrouwd met dieetrichtlijnen; 11% heeft hiervan nog nooit gehoord (9).
Waar knelt het schoentje bij EBP?
De voornaamste knelpunten zijn de volgende (9).
- De informatie is versnipperd. Hierdoor is informatie opzoeken tijdrovend en kan men onmogelijk van alles op de hoogte zijn en blijven.
- De toegang tot EB-bronnen is beperkt (kostprijs, taal als barrière).
- Een derde van de respondenten die vertrouwd is met richtlijnen geeft aan dat er te weinig richtlijnen beschikbaar zijn.
- De kennis van wetenschappelijke databanken en begrippen is ontoereikend.
Wat vinden diëtisten over de toepassing van EBP?
Uit de bovengenoemde bevraging van 2018 kwamen ook enkele elementen naar voor om het gebruik van kwaliteitsvolle richtlijnen te bevorderen, bijvoorbeeld aanpassingen aan de Belgische context, een duidelijk taalgebruik en beschikbaarheid in de eigen taal (9).
Als vervolg hierop werd er in 2019 een verdiepend kwalitatief onderzoek uitgevoerd. Zes diëtisten met diverse jaren werkervaring in de eerstelijnszorg, de thuiszorg of een ziekenhuissetting werden bevraagd over de inhoud en het gebruik van klinische dieetrichtlijnen (11). Hieruit bleek dat zij de volgende onderdelen in een richtlijn willen zien:
- een samenvatting van de kernboodschappen;
- een duidelijke en concrete weergave van de theoretische en de praktische voedingsaanbevelingen en de aanpak van de behandeling; een korte duidelijke richtlijn krijgt de voorkeur boven een sterk uitgebreide richtlijn; de info moet snel op te zoeken zijn en in één oogopslag te bekijken;
- de mogelijkheid om bijkomende informatie op te vragen over bijvoorbeeld de diagnose, de pathologie, dagschema’s, productlijsten en visueel ondersteunend materiaal in de vorm van bijlagen of via relevante links of referenties in de tekst. Dat kan helpen om een richtlijn verder op maat van de patiënt te vertalen.
Mogelijke oplossingen voor meer EBP
De eerste en belangrijkste oplossing die door de bevraagde diëtisten naar voor wordt geschoven is alle informatie op één plaats bundelen. Dat kan het aanbod aan en de toegang tot informatie vergroten en maakt dat diëtisten minder tijd moeten spenderen aan opzoekwerk. Deze eis wordt alvast ingewilligd want diëtisten zijn een van de tien zorgberoepen die actief worden ondersteund door ebpracticenet (www.ebpnet.be). Het platform van de eerstelijnszorg wordt momenteel uitgebreid met informatie voor de diëtist. Dankzij dit multidisciplinaire platform is ook de info voor andere zorgberoepen raadpleegbaar en worden er steeds meer richtlijnen multidisciplinair ontwikkeld.
Daarnaast loopt er op dit moment een nationaal project (gefinancieerd door Ebpracticenet) van de hogeschool UCLL, in samenwerking met de VBVD, de UPDLF en een begeleidende stuurgroep bestaande uit diverse organisaties en ziekenhuizen, om de implementatie van klinische evidence-based dieetrichtlijnen te bevorderen. Vier toolkits over de voeding bij diabetes type 2, cardiovasculaire aandoeningen, kanker en overgewicht/obesitas worden ontwikkeld en zullen vanaf het voorjaar 2020 beschikbaar zijn. Om de implementatie hiervan te bevorderen worden er aanvullend een praktijkmaterialendatabank en navormingen uitgewerkt.
Andere mogelijkheden om EBP te bevorderen zijn specifieke opleidingen voorzien en de te raadplegen bronnen beter bekend maken. Ook hiervoor zullen Ebpracticenet (e-learning), de VBVD-commissie ‘Evidence-Based Diëtetiek’ (actieplan EBP) en het project ‘Implementatie richtlijnen’ (workshops en e-learning) diverse projecten lanceren.
- Former-Boon M., van Duinen J. (2019) Evidence-based diëtetiek: principes en werkwijze. Bohn Stafleu Van Loghum.
- Sackett DL, Rosenberg WM, Gray JA, Haynes RB, Richardson WS. Evidence based medicine: what it is and what it isn’t. BMJ 1996; 312 (7023): 71–72
- KCE (2017 update 2019) Naar een geïntegreerd evindece-based practice plan in België. Rapport te raadplegen via https://kce.fgov.be/sites/default/files/atoms/files/KCE_291As_EBP-plan_Belgie_Bestuursplan_Synthese_2.pdf
- Stegeman I., Koningsveld-Kortekaas M. Evidence-based practice – praktisch. Bijzijn XL 2017; 10 (8): 16-18
- Smeijsters H. Onderzoek in en door de praktijk en practice evidence in de lerende organisatie; voorbeelden van onderzoek door kenniskringen van hogescholen. Thema 2009
- www.cebam.be
- DiCenso A, Bayley L, Haynes RB. Editorial: Accessing preappraised evidence: fine-tuning the 5S model into a 6S model. ACP Journal Club 2009; 151 (3): JC3-2 - te raadplegen via https://www.ciap.health.nsw.gov.au/training/ebp-learning-modules/module1/levels-of-evidence.html
- Van Royen P. Grade: een systeem om niveau van bewijskracht en graad van aanbeveling aan te geven. Huisarts Nu 2008; 31 (9): 505-509
- Verbeyst L., Van Hemelryck N., Vanhauwaert E. Evidence-based practice in de dieetpraktijk: kennis, attitudes, hindernissen en voorkeuren van Belgische diëtisten. Tijdschrift voor voeding en diëtetiek 2018; 8-12. Volledig rapport beschikbaar via https://voeding.ucll.be
- Benhamed N., Adriaenssens J., Christiaens W., & Paulus D. (2017) Naar een aanpassing van de KCE richtlijnen aan de behoeften van gebruikers. Synthese. KCE report 284 As
- Vanhauwaert E.: Kernboodschappen van richtlijnen: van theorie naar praktijk. Onderzoeksrapport. UCLL, juli 2019
- www.cdlh.be



