‘Je bent wat je eet’ klinkt logisch en eenvoudig. Maar ons eetgedrag is dat allerminst. Zowel interne als externe factoren sturen onze voedselinname. Sommige hebben we in de hand, met andere moeten we bij voorkeur van jongs af aan leren omgaan en nog andere kunnen zomaar ineens buiten onze wil om uit de hand lopen. Meer inzicht in de verschillende factoren is een eerste stap om het eetgedrag beter te helpen begrijpen en beheersen.
- Eten betekent in de eerste plaats ons lichaam voeden zodat het naar behoren kan functioneren. Hierin spelen verschillende fysiologische en hormonale signalen van honger en verzadiging een rol. Een verstoorde werking van honger- en verzadigingshormonen kunnen zowel de oorzaak als het gevolg zijn van een gewijzigd eetpatroon.
- Wanneer er voldaan is aan de nood aan voedsel en men toch blijft eten, spreekt men van een hedonistisch eetgedrag. Eten wordt dan aangewakkerd door verwacht genot of plezier van eten. De combinatie van veel vet en suiker in voedsel zou ons centraal beloningssysteem kunnen versterken en zo overeten in de hand werken.
- Het eetgedrag wordt ook gestuurd door attitudes, emoties en vaardigheden. Een gezond eetgedrag impliceert dat we hiermee gezond kunnen omgaan. Heel wat leerprocessen en pyschologische processen spelen hierbij een belangrijke rol en vergen de juiste aanpak.
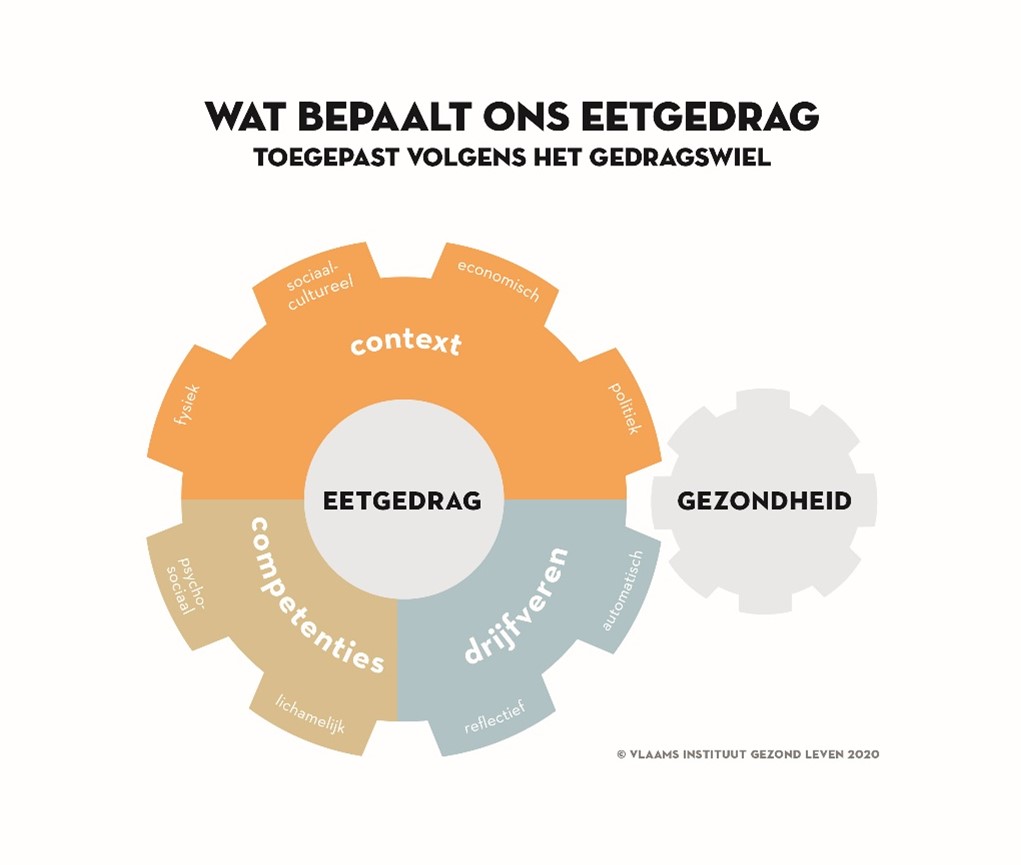
- De mens leeft ten slotte niet geïsoleerd. Hij vertoeft in een bepaalde omgeving of invloedssfeer. Er zijn vier soorten omgevingsfactoren die ons eetgedrag kunnen beïnvloeden: fysieke, sociaal-culturele, economische en politieke. Het is belangrijk om ze zodanig bij te sturen dat een gezonde keuze ook een evidente keuze wordt.
Eten betekent in de eerste plaats ons lichaam voeden zodat het naar behoren kan functioneren. Hierin spelen verschillende fysiologische en hormonale signalen van honger en verzadiging een rol. De mens leeft echter niet geïsoleerd maar vertoeft in een bepaalde omgeving of invloedssfeer, die onderhevig is aan uiteenlopende factoren die ons eetgedrag beïnvloeden. Het gedragswiel van het Vlaams Instituut Gezond Leven vat de meest voorkomende gedragsdeterminanten samen (competenties, drijfveren, context) (figuur 1) (1). Deze determinanten staan bovendien niet los van elkaar. Ze vormen een complex samenspel van invloeden. Een gezond eetgedrag impliceert dat men gezond kan omgaan met deze complexiteit. Dat vergt de nodige bewustwording - van het lichaam, gewoontes en emoties - attitudes, kennis en vaardigheden die best van jongs af aan worden aangeleerd. We gaan in samenwerking met experten ter zake verder in op fysiologische en psychologische factoren die ons eetgedrag mee bepalen en zoomen ook in op de invloed van de omgeving waarin we leven.
Figuur 1: Het gedragswiel (1).
Fysiologische factoren: over honger, verzadiging en goesting
J. Verelst, Prof. Dr. R. Vangoitsenhoven, Prof. Dr. A. Mertens, Prof. Dr. B. Van der Schueren
Dienst Endocrinologie UZ Leuven
We leven in een land en in een tijd waarin er voortdurend en overvloedig voedsel aanwezig is. Er is altijd keuze over wat, hoe en wanneer we eten. Al deze mogelijkheden leiden op individueel vlak tot unieke eetpatronen, die voor specifieke interacties zorgen in het lichaam en die op zich ook weer het eetgedrag beïnvloeden.
Invloed van voedingsstoffen op de voedingsinname
Een gezonde voeding schrijft een evenwichtige inname van koolhydraten, vetten en eiwitten voor om de energiehuishouding in het lichaam op peil te houden. De Hoge Gezondheidsraad raadt 50-55 energie% koolhydraten aan, 30-35 energie% vetten en ongeveer 15 energie% eiwitten (2). Sociale, psychologische en economische factoren maar ook structurele omgevingsfactoren kunnen aanleiding geven tot een onevenwichtige inname van deze voedingsstoffen met potentiële gezondheidsproblemen tot gevolg (zie verder: omgevingsfactoren). Suikers, vetten en eiwitten brengen ook elk andere, al dan niet directe signalen, teweeg in de hersenen die ons gevoel van honger en verzadiging beïnvloeden. Een eiwitrijke voeding zou er op korte termijn voor zorgen dat we minder eten, terwijl een eiwitarm eetpatroon onze voedselinname net zou verhogen (3). Vetinname heeft eveneens een remmende werking op honger en voedselinname (71). Men mag hierbij echter niet uit het oog verliezen dat vetten ook meer energie leveren dan eiwitten en koolhydraten. Het effect van koolhydraten op onze voedselinname lijkt vooral af te hangen van het type koolhydraten dat in de voeding aanwezig is. Enkelvoudige koolhydraten zouden de eetlust meer stimuleren in tegenstelling tot meer complexe koolhydraten (4). Naast de ketenlengte spelen mogelijk ook nog andere factoren mee, zoals de vertakking van de ketens. Hierdoor valt het precieze effect van verschillende types van koolhydraten op onze voedselinname nog moeilijk te verklaren. Een gemeenschappelijk achterliggend mechanisme bij het effect van macronutriënten is mogelijk hun invloed op de hormonen die ons honger- en verzadigingsgevoel reguleren.
Hormonale regulatie van honger en verzadiging
De hormoonhuishouding in ons lichaam is een belangrijke regulator van verschillende fysiologische processen, waaronder energiehomeostase en eetgedrag. De hormonen die ons honger- en verzadigingsgevoel helpen reguleren zijn respectievelijk orexigene of eetlustbevorderende en anorexigene of eetlustremmende hormonen.
Het enige orexigene hormoon dat ons lichaam aanmaakt is ghreline of het zogenaamde ‘hongerhormoon’ (5). Een preprandiale stijging van het ghrelineniveau in ons lichaam stimuleert de voedselinname. Vervolgens daalt deze piek weer na de verzadiging die volgt. De hoeveelheid ghreline die aanwezig is in ons lichaam is omgekeerd evenredig met de hoeveelheid vetmassa. Het niveau van ghreline in het bloed bij mensen die lijden aan obesitas blijkt dan ook significant lager dan bij personen met een normaal gewicht. Het omgekeerde geldt bij mensen die lijden aan anorexia nervosa (5-10).
Ons lichaam maakt eveneens anorexigene hormonen aan die elk hun eigen manier hebben om de eetlust te remmen en voor verzadigingsgevoel te zorgen. Sommige anorexigene hormonen, zoals ‘glucagon-like peptide 1’ (GLP-1), treden in werking tijdens en na de opname van voedsel met de bedoeling om onze lichaamsweefsels van energie te voorzien en een gevoel van verzadiging op te wekken. Andere anorexigene hormonen zoals leptine geven aan hoeveel energie reeds is opgeslagen in het lichaam om hieraan de voedselinname aan te passen (11). De hoeveelheid circulerend leptine in het bloed is evenredig met de hoeveelheid vetweefsel in het lichaam. Hoe meer vet er wordt opgeslagen, hoe meer leptine er wordt geproduceerd, wat als een negatief feedbackmechanisme functioneert zodat de gezonde proportie vetweefsel in het lichaam behouden blijft. Als dit feedbackmechanisme wegvalt, ook leptineresistentie genoemd, vermindert het verzadigingsgevoel. Dit doet zich onder meer voor bij mensen die lijden aan obesitas (12). GLP-1 en andere incretinehormonen zoals glucose-‘dependent insulinotropic polypeptide’ (GIP), stimuleren na de inname van voedsel de secretie van insuline. De insulineverhoging in het bloed bevordert in de perifere weefsels de opname van glucose in de cellen. Tegelijkertijd bindt insuline aan zijn receptoren in de hersenen wat een anorexigeen effect heeft (13). Hormonen die een rol spelen in de regulatie van het spijsverteringsstelsel, zoals cholecystokinine, het pancreatisch polypeptide en het peptide YY, leiden eveneens tot een onderdrukking van het hongergevoel na een maaltijd (14-17).
Verstoorde hormonale werking
Een verstoorde werking van honger- en verzadigingshormonen kunnen zowel de oorzaak als het gevolg zijn van een gewijzigd eetpatroon.
Studies naar onder andere congenitale of aangeboren mutaties in de genen, die coderen voor leptine, insuline, cholecystokinine of hun receptor, hebben aangetoond dat een defecte werking van deze hormonen resulteert in hyperfagie (overmatige eetlust) en de ontwikkeling van obesitas en alle mogelijke metabole gevolgen van dien (18-20). Aandoeningen zoals obesitas, type 2-diabetes of minder voorkomende stoornissen, zoals het syndroom van Cushing of Prader-Willi, beïnvloeden op hun beurt de hormoonspiegel in het lichaam en vervolgens ook veranderingen van het eetgedrag (21-23). De rode draad die doorheen de meerderheid van deze aandoeningen loopt, is een verstoorde signalisatie in de hypothalamus. De hypothalamus fungeert als het controlecentrum van waaruit ons eetgedrag wordt geregeld (24-27).
Meer inzicht in de hormonale regulatie van het lichaamsgewicht heeft geleid tot de ontwikkeling van medicatie voor de behandeling van zowel obesitas als diabetes. Het betreft zogenaamde GLP-1-agonisten, die erg efficiënt en veilig blijken, maar helaas ook nog zeer duur zijn. Bijgevolg kunnen ze nog te weinig worden aangewend bij patiënten met obesitas.
Bijkomend inzicht zal hopelijk ook leiden tot meer begrip voor mensen met obesitas. Het wordt immers steeds duidelijker dat een overmatige energie-inname niet zozeer een zaak is van gebrek aan wilskracht, maar grotendeels door autonome processen in het lichaam wordt gereguleerd.
Expert aan het woord - Gezondheid boven gewicht
Hedonistisch eetgedrag
Wanneer er voldaan is aan de nood aan voedsel en men toch blijft eten, spreekt men van een hedonistisch eetgedrag. Eten gebeurt dan niet meer alleen in functie van het behoud van de homeostase (homeostatisch eetgedrag gestuurd door honger- en verzadigingssignalen), maar wordt ook aangewakkerd door verwacht genot of plezier van eten. Hedonistisch eetgedrag wordt vooral gedreven door het centraal beloningssysteem dat samenhangt met de activiteit van het dopaminesysteem in onze hersenen (28). Recent onderzoek heeft uitgewezen dat de combinatie van veel vet en suiker in voedsel het beloningssysteem kan versterken (29). Dit kan overeten in de hand werken. Bovendien blijkt dat door een te hoge blootstelling aan belonende voedingsmiddelen na verloop van tijd minder dopamine vrijkomt (beloningsdeficiëntie), waardoor er steeds meer nodig is om een beloningsgevoel te bereiken (30,31). Een shift van een homeostatisch naar een hedonistisch eetgedrag is dan ook vaak de oorzaak van eetverslavingen. De voortdurende aanwezigheid en toegankelijkheid van vet- en suikerrijk voedsel duwt ons steeds meer in de richting van een hedonistisch eetpatroon. Dit versterkt verder het risico op overeten en obesitas en toont des te meer het belang van gezond eetgedrag en een gezonde omgeving.
Meer lezen over beloningsgevoeligheid:
Nutrinews Extra 2016: Resultaten van het REWARD-project
Psychologische factoren: over de gewenste aanpak en omgang met eten
Dr. R. Jeannin
Klinisch psycholoog Eetexpert vzw
Het eetgedrag wordt niet enkel bepaald door complexe fysiologische en hormonale factoren of door kennis rond gezonde voeding. Het houdt ook heel wat attitudes en vaardigheden in die kunnen worden samengevat onder het begrip eetcompetentie (32). Eetcompetentie bestaat uit de volgende basiscomponenten: gevarieerd (ook openstaan voor nieuwe ontdekkingen), gestructureerd of geregeld (maaltijdplanning) en genoeg (luisteren naar honger- en verzadigingssignalen) leren eten zonder daarbij het aspect genieten uit het oog te verliezen (33). Alle componenten van eetcompetentie zijn belangrijk en dragen samen bij aan een zekere mate van controle hebben over ons eetgedrag, zonder dat de controle krampachtig wordt (34). Hierbij spelen heel wat leerprocessen en psychologische processen een rol (35).
Leerprocessen en ontwikkelingstaken van jongs af aan
We leren in onze eerste levensjaren eten op regelmatige, min of meer vaste tijdstippen, en moeten als peuter onze angst voor nieuwe voedingsmiddelen (neofobie) overwinnen om een gevarieerde voeding te leren aanvaarden. Dit blijft een uitdaging doorheen de kindertijd (36). Het is evenmin een gemakkelijke taak voor zorgfiguren, die best zoveel mogelijk het goede voorbeeld geven (hoewel ze zelf zeker ook niet alles lekker vinden) en meer dan eens hun creativiteit moeten bovenhalen om kinderen te stimuleren iets nieuws te proeven. Het kan dus ook wel eens fout gaan en bezorgdheid kan uitmonden in een tafelstrijd of pogingen om het kind ‘om te kopen’. Daarin schuilt een grote valkuil: wanneer kinderen druk voelen om te eten, ontstaat walging. En waar we van walgen, dat eten we niet. Eten is dan ook een sociaal gebeuren, waarbij we leren van belangrijke anderen, en waarbij we associaties leggen op basis van de context (gezellig samenzijn versus spanningen aan tafel) (zie verder: sociaal-culturele omgevingsfactoren) (37,38).
Wat je als kleuter eet, heb je voor je leven beet
Leren omgaan met verleidingen
Van nature houden we van zoete, romige smaken (niet toevallig de kenmerken van moedermelk). Ook zout wordt snel een voorkeurssmaak (39). Vandaag is er een groot aanbod aan voedingsmiddelen die rijk zijn aan suiker, vet en zout (bv. frisdrank, chocolade, chips) en weinig bijdragen tot een gezonde voeding. We staan dus vaak voor heel wat verleidingen en moeten dit aanbod beter proberen te sturen en hiermee leren omgaan (zie verder: omgevingsfactoren). Het zijn bovendien voedingsmiddelen die sowieso al meer de beloningscentra in onze hersenen versterken (zie ook: fysiologische factoren) en waaraan we vaak extra positieve associaties toevoegen: we gebruiken ze als beloning, voor onszelf of voor onze (klein)kinderen, waardoor hun belonende waarde toeneemt, of we genieten ervan tijdens een gezellige televisieavond waardoor we er telkens weer zin in krijgen wanneer de televisie wordt aangezet (40,41).
Gevaren van lijngericht eten
Het heersende slankheidsideaal, de stigmatisering van personen met overgewicht en de alom aanwezige dieetcultuur praten ons aan dat gewicht maakbaar is, dat we allemaal dezelfde maten moeten hebben en dat dit binnen handbereik ligt als we maar voldoende zelfcontrole hebben en het ‘juiste’ dieet volgen (42,43,44). Dit leidt bij velen tot lichaamsontevredenheid en een lijngerichte eetstijl. Hierbij leggen we ons eetgedrag een cognitieve controle op: we mogen van onszelf maar een bepaalde hoeveelheid eten of enkel ‘gezonde’ voedingsmiddelen. De eetstijl wordt gekenmerkt door zwart-wit denken rond voeding, waarbij heel wat voedingsmiddelen als ongezond en verboden worden bestempeld. Ook de signalen die ons lichaam ons geeft om te eten, worden onderdrukt. Vaak is er ook alles-of-niets denken en gelden er tijdens het dieet strenge regels. Een dergelijke eetstijl vergt veel energie en is gevoelig voor ‘breakdowns’: bijvoorbeeld bij stress, vermoeidheid, grote honger of het breken van een dieetregel, kan overeten en controleverlies ontstaan. Lijngericht eten is daarom ook een risicofactor voor overgewicht (45,46,47,48).
Emotioneel eten
Eten kan een beladen thema worden. Er kan dan niet langer ontspannen worden omgegaan met voedingskeuzes en eetmomenten. Het hele eetgebeuren begint te veel ruimte in te nemen in het leven. Dergelijke krampachtigheid en een overheersende impact van eten en gewicht zien we ook bij personen met een eetstoornis.
Er zijn nog redenen waardoor eten een emotionele lading kan hebben. In onze maatschappij komen we samen rond de tafel bij intens blije of droevige momenten (bv. een trouwfeest of begrafenis). Op die manier is emotioneel eten min of meer ingebed in onze manier van leven. Voor sommige mensen gaat dit echter verder en wordt eten systematischer gebruikt om negatieve gevoelens te verminderen (49). Het is dan een vorm van palliatieve coping geworden: afleiding zoeken om niet aan het probleem te hoeven denken of proberen om zich wat beter te voelen door te eten (46,47).
Individuele verschillen in onder meer temperament, gehechtheid en psychische problemen kunnen een rol spelen in hoe we met eten omgaan. Onderzoek toont bijvoorbeeld aan dat emotioneel eten vaker voorkomt bij kinderen met een onveilige gehechtheid. Zij zijn bij problemen minder geneigd om hulp te vragen aan hun zorgfiguren en zoeken andere manieren om met negatieve emoties om te gaan (50). Ook emotionele problemen (bv. angst, depressie) kunnen emotioneel eten versterken (46). Voor personen met ADHD (Attention Deficit Hyperactivity Disorder) kan het moeilijker zijn om structuur aan te brengen in het eetpatroon en hun impulsiviteit kan eetbuien in de hand werken (51). Voor personen met angstige, rigide kenmerken - kenmerken die we vaak zien bij personen met een autismespectrumstoornis – kan het dan weer moeilijker zijn om open te staan voor nieuwe voedingsmiddelen met selectiever eetgedrag tot gevolg (52). Uiteraard vinden ook heel wat van de componenten van eetcompetentie (gevarieerd, geregeld en genoeg eten in gezellige omstandigheden) en gezond eetgedrag hun tegenpool in de kenmerken van personen met een eetstoornis.
Omgevingsfactoren: over een gezonder voedingsaanbod voor iedereen
Dr. J. PLaete
Vlaams Instituut Gezond Leven
Ons eetgedrag hangt niet alleen af van onszelf. Ook de context of de omgeving waarin we leven heeft een grote impact op de keuzes die we maken (1,53). De voedselomgeving bestaat uit niet-individuele factoren die de mogelijkheden en keuzes van mensen voor een bepaald voedingspatroon beïnvloeden (54,55). Volgens het gedragswiel (figuur 1) zijn er vier soorten omgevingsfactoren die ons gedrag kunnen beïnvloeden: fysieke, sociaal-culturele, economische en politieke (1).
Fysieke factoren
Ons eetgedrag wordt beïnvloed door de beschikbaarheid, de zichtbaarheid en de bereikbaarheid van voedsel. Er is tegenwoordig bijna overal en altijd meer ‘ongezond’ voedsel beschikbaar en zichtbaar. Dit wordt momenteel ook in België verder onderzocht. Samen met te weinig beweging en te lang stilzitten werkt dit gewichtstoename in de hand. Dit wordt omschreven als een ‘obesogene omgeving’ (56). Een omgeving waar te weinig gezond en milieuverantwoord voedsel is, wordt bestempeld als een ‘voedselwoestijn’ (54).
Een beschikbaar aanbod
- Thuis: Binnen de thuisomgeving zouden verschillende factoren verband houden met gezonde eetgewoontes. Zowel de beschikbaarheid als de toegankelijkheid ervan zijn positief geassocieerd met gezonde eetgewoontes in de jeugdjaren. Dat wil zeggen, er is gezonde voeding in huis en in een vorm of op een locatie die leidt tot consumptie ervan, bv. een bereide fruitsalade op ooghoogte in de koelkast, frequent zelfbereide familiemaaltijden (53).
- In de buurt: Volgens onderzoek is er mogelijk een verband tussen de manier waarop het voedselaanbod binnen een buurt georganiseerd is (bv. toegang tot supermarkten, het aantal fastfoodketens ten opzichte van het aantal verkooppunten met een gezonder aanbod) en de ontwikkeling van voedingsgerelateerde aandoeningen zoals obesitas (53,57). Deze associaties zouden bovendien sterker zijn bij specifieke groepen (bv. personen met een lagere socio-economische status) of in bepaalde buurten (bv. armere buurten) (54). Andere studies laten dan weer zien dat de buurt op zich minder bepalend lijkt, maar wel de socio-economische status. Enkel een beter aanbod voorzien in een armere buurt zal dus niet noodzakelijk leiden tot beter gedrag (58). Gezien de grote verschillen tussen regio’s en verkooppunten onderling, is er meer regionaal onderzoek nodig over de invloed van bepaalde buurten op het eetgedrag (54,57).
- Op school, op het werk, in het kinderdagverblijf, in de sportclub, … Het Vlaams Instituut Gezond Leven brengt via de vierjaarlijkse indicatorenbevraging het beschikbare voedingsaanbod in verschillende settings in Vlaanderen in kaart. Hieruit blijkt dat er meer aandacht en acties nodig zijn voor een meer gezond en milieuverantwoord aanbod binnen bedrijven, op school en in kinderdagverblijven (59).
- Onderweg: We worden ook onderweg (bv. in het trein-, bus- of tankstation, in de winkelstraat) geconfronteerd met en verleid door een overaanbod aan eerder ongezond en relatief goedkoop gemaksvoedsel (bv. frisdrank- en snackautomaten in stations) (53).
Een bereikbaar aanbod
Voedselkeuzes hangen eveneens af van de mogelijkheden om tot bij een bepaald voedingsaanbod te geraken. Door meer beperkte verplaatsingsmogelijkheden zijn (kans)arme groepen, kinderen en jongeren meer aangewezen op de voedselomgeving in hun buurt. Beleidsacties moeten daarom voldoende inspelen op bijvoorbeeld de schoolomgeving en plaatsen waar meer kansengroepen wonen (54).
Een toegankelijk aanbod
Volgens onderzoek eten we gezonder als supermarkten in verhouding meer gezonde voeding aanbieden (53). Ook de specifieke inrichting van bijvoorbeeld een bedrijfsrestaurant of een winkel kan ons eetgedrag sturen. In een meer ‘gezonde en milieuverantwoorde ingerichte ruimte’ is het merendeel van het zichtbare aanbod gezond. Het wordt aantrekkelijk gepresenteerd en is de voor de hand liggende keuze. Het minder gezonde aanbod valt minder op (60). Een interventiestrategie die hier op inspeelt is ‘nudging’ (bv. de gezonde keuze op ooghoogte in een automaat, vooraan op de toonbank of bij de ingang van een restaurant).
Ook de aangeboden portiegroottes (bv. grotere porties dan standaardporties in restaurants, grote verpakkingen aan meer voordelige prijzen) en het gebruiksgemak van bijvoorbeeld fastfood en kant-en-klare maaltijden kunnen ons eetgedrag sturen (53,56). Er zou meer gezonde voeding op een gebruiksvriendelijke manier moeten worden aangeboden (bv. voorgesneden fruit, gezonde maaltijdboxen).
Expert aan het woord - Gezonder kiezen door nudging
Sociaal-culturele factoren
De belangrijkste vormen van sociale beïnvloeding rond eetgedrag zijn de heersende sociale normen (bv. het eetgedrag van een groep jongeren), het sociale facilitatie-effect (bv. gezonder eten in het bijzijn van familie), modeling (bv. eetgedrag afstemmen op je tafelgenoot) en ‘impression management’ (bv. andere keuzes maken als je op restaurant gaat met een kennis) (61-64). Ook de opvoedstijl van ouders en culturele invloeden bepalen in sterke mate het eetgedrag (53). Culturele invloeden betreffen de samenlevingsvormen en levenswijzen van een sociale groep of subgroep (bv. een cultureel-etnische groep, jongeren) en de waarden, opvattingen en betekenissen die deze groepen met elkaar delen (1). Voorbeelden zijn de vertrouwdheid met bepaalde voedingsmiddelen (bv. exotisch fruit, vlees), het aanbod van halalvoeding en de voorkeur voor specifieke ingrediënten of bereidingswijzen (54).
Invloed van de sociale omgeving op het eetgedrag
Rol van de ouders in het aanleren van gezond eetgedrag
Gezonde voeding met Turkse of Marokkaanse roots
Economische factoren
Uit verschillende studies blijkt dat ons eetgedrag sterk bepaald wordt door de kostprijs van de voeding (53,65,66). Ook marketing rond (on)gezonde voeding stuurt het eetgedrag. Er is nog veel meer reclame voor voedingsmiddelen en dranken die weinig of niet bijdragen tot een gezonde voeding, zoals (gezoete) ontbijtgranen, koeken, fastfood en frisdranken (67,68). De afgelopen jaren blijkt uit verschillende reviewstudies dat reclame voor meer ongezonde voeding en dranken een cruciale (en negatieve) rol speelt in de ontwikkeling van obesitas bij kinderen (69).
Politieke factoren
Regels, afspraken en wetten die gelden in een bepaalde gemeenschap (zowel op Europees, nationaal als gewestelijk niveau) zijn van invloed op het eetgedrag. Vaak gaat het beleid uit van de overheid (bv. investeringen in de gezondheidszorg, suikertaks, regels rond etikettering op voedsel en reclame voor voeding) (70). Maar hierover kunnen even goed regels en afspraken worden gemaakt op mesoniveau (concrete groep of setting zoals school, kinderopvang, buurt en werk) en microniveau (gezin, familie, vrienden) (bv. afspraken rond trakteren op school of op het werk, regels rond frisdrank drinken in het gezin).
- Vlaams Instituut Gezond Leven. Gedragsdeterminanten: een overzicht. 2020. overzicht-gedragsdeterminanten-update-2020.pdf (gezondleven.be) - https://www.gezondleven.be/gezond-leven-gezonde-omgeving/gedragswiel
- Hoge Gezondheidsraad. Voedingsaanbevelingen voor België - 2016. Brussel: HGR; 2016. Advies nr. 9285
- Morrison CD, Laeger T. Protein-dependent regulation of feeding and metabolism. Trends Endocrinol Metab. 2015;26(5):256-62.
- Stubbs RJ, Mazlan N, Whybrow S. Carbohydrates, appetite and feeding behavior in humans. J Nutr. 2001;131(10):2775S-81S.
- Tschop M, Weyer C, Tataranni PA, Devanarayan V, Ravussin E, Heiman ML. Circulating ghrelin levels are decreased in human obesity. Diabetes. 2001;50(4):707-9.
- Germain N, Galusca B, Le Roux CW, Bossu C, Ghatei MA, Lang F, et al. Constitutional thinness and lean anorexia nervosa display opposite concentrations of peptide YY, glucagon-like peptide 1, ghrelin, and leptin. Am J Clin Nutr. 2007;85(4):967-71.
- Misra M, Klibanski A. Endocrine consequences of anorexia nervosa. Lancet Diabetes Endocrinol. 2014;2(7):581-92.
- Muller TD, Nogueiras R, Andermann ML, Andrews ZB, Anker SD, Argente J, et al. Ghrelin. Mol Metab. 2015;4(6):437-60.
- Shiiya T, Nakazato M, Mizuta M, Date Y, Mondal MS, Tanaka M, et al. Plasma ghrelin levels in lean and obese humans and the effect of glucose on ghrelin secretion. J Clin Endocrinol Metab. 2002;87(1):240-4.
- Tolle V, Kadem M, Bluet-Pajot MT, Frere D, Foulon C, Bossu C, et al. Balance in ghrelin and leptin plasma levels in anorexia nervosa patients and constitutionally thin women. J Clin Endocrinol Metab. 2003;88(1):109-16.
- Margetic S, Gazzola C, Pegg GG, Hill RA. Leptin: a review of its peripheral actions and interactions. Int J Obes Relat Metab Disord. 2002;26(11):1407-33.
- Gruzdeva O, Borodkina D, Uchasova E, Dyleva Y, Barbarash O. Leptin resistance: underlying mechanisms and diagnosis. Diabetes Metab Syndr Obes. 2019;12:191-8.
- Orbetzova M. Appetite Regulatory Peptides and Insulin Resistance. Insulin Resistance 2012.
- le Roux CW, Batterham RL, Aylwin SJ, Patterson M, Borg CM, Wynne KJ, et al. Attenuated peptide YY release in obese subjects is associated with reduced satiety. Endocrinology. 2006;147(1):3-8.
- Abbott CR, Monteiro M, Small CJ, Sajedi A, Smith KL, Parkinson JR, et al. The inhibitory effects of peripheral administration of peptide YY(3-36) and glucagon-like peptide-1 on food intake are attenuated by ablation of the vagal-brainstem-hypothalamic pathway. Brain Res. 2005;1044(1):127-31.
- McLaughlin CL, Baile CA. Obese mice and the satiety effects of cholecystokinin, bombesin and pancreatic polypeptide. Physiol Behav. 1981;26(3):433-7.
- Gibbs J, Young RC, Smith GP. Cholecystokinin decreases food intake in rats. J Comp Physiol Psychol. 1973;84(3):488-95.
- Clerc P, Coll Constans MG, Lulka H, Broussaud S, Guigne C, Leung-Theung-Long S, et al. Involvement of cholecystokinin 2 receptor in food intake regulation: hyperphagia and increased fat deposition in cholecystokinin 2 receptor-deficient mice. Endocrinology. 2007;148(3):1039-49.
- de Lartigue G, Ronveaux CC, Raybould HE. Deletion of leptin signaling in vagal afferent neurons results in hyperphagia and obesity. Mol Metab. 2014;3(6):595-607.
- Elmquist JK, Maratos-Flier E, Saper CB, Flier JS. Unraveling the central nervous system pathways underlying responses to leptin. Nat Neurosci. 1998;1(6):445-50.
- Heksch R, Kamboj M, Anglin K, Obrynba K. Review of Prader-Willi syndrome: the endocrine approach. Transl Pediatr. 2017;6(4):274-85.
- Raff H, Sharma ST, Nieman LK. Physiological basis for the etiology, diagnosis, and treatment of adrenal disorders: Cushing's syndrome, adrenal insufficiency, and congenital adrenal hyperplasia. Compr Physiol. 2014;4(2):739-69.
- Sidhu S, Parikh T, Burman KD. Endocrine Changes in Obesity. In: Feingold KR, Anawalt B, Boyce A, Chrousos G, de Herder WW, Dhatariya K, et al., editors. Endotext. South Dartmouth (MA)2000.
- Hervey GR. The effects of lesions in the hypothalamus in parabiotic rats. J Physiol. 1959;145(2):336-52.
- Schwartz GJ. The role of gastrointestinal vagal afferents in the control of food intake: current prospects. Nutrition. 2000;16(10):866-73.
- Ahima RS, Antwi DA. Brain regulation of appetite and satiety. Endocrinol Metab Clin North Am. 2008;37(4):811-23.
- Morrison CD. Leptin signaling in brain: A link between nutrition and cognition? Biochim Biophys Acta. 2009;1792(5):401-8.
- Gupta A, Osadchiy V, Mayer EA. Brain-gut-microbiome interactions in obesity and food addiction. Nat Rev Gastroenterol Hepatol. 2020;17(11):655-72.
- DiFeliceantonio AG, Coppin G, Rigoux L, Edwin Thanarajah S, Dagher A, Tittgemeyer M, et al. Supra-Additive Effects of Combining Fat and Carbohydrate on Food Reward. Cell Metab. 2018;28(1):33-44 e3.
- Davis, C. & Fox, J. (2008). Sensitivity to reward and body mass index (BMI): Evidence for a non-linear relationship. Appetite, 1, 43-49.
- Verbeken, S., Braet, C., Lammertyn, J., Goossens, L., & Moens, E. (2012). How is reward sensitivity related to bodyweight in children? Appetite, 58, 478-483.
- https://eetexpert.be/wp-content/uploads/2019/10/Fiche-eetcompetentie_final.pdf
- https://eetexpert.be/wp-content/uploads/2020/10/Fiche-ALLES.pdf
- Brown, L. B., Larsen, K. J., Nyland, N. K., & Eggett, D. L. (2013). Eating competence of college students in an introductory nutrition course. Journal of Nutrition Education and Behavior, 45, 269–273.
- Eertmans, A., Baeyens, F., & Van den Bergh, O. (2001). Food likes and their relative importance in human eating behavior: review and preliminary suggestions for health promotion. Health Education Research, 16, 443–456.
- Dovey, T. M, Staples, P. A., Gibson, E. L., & Halford, J. C. G. (2008). Food neophobia and ‘picky/fussy’ eating in children: A review. Appetite, 50, 181–193.
- Anzman, S. L., Rollins, B. Y., & Birch, L. L. (2010). Parental influence on children's early eating environments and obesity risk: implications for prevention. International Journal of Obesity, 34, 1116–1124.
- Schwartz, C., Scholtens, P. A. M. J., Lalanne, A., Weenen, H., & Nicklaus, S. (2011). Development of healthy eating habits early in life. Review of recent evidence and selected guidelines. Appetite, 57, 796–807
- Schwartz, C., Issanchou, S., & Nicklaus, S. (2009). Developmental changes in the acceptance of the five basic tastes in the first year of life. British Journal of Nutrition, 102, 1375 -1385
- Cooke, L. J., Chambers, L. C., Añez, E. V., & Wardle, J. (2011). Facilitating or undermining? The effect of reward on food acceptance. A narrative review. Appetite, 57, 493–497.
- Francis, L. A., & Birch, L. L. (2006). Does eating during television viewing affect preschool children’s intake? Journal of the American Dietetic Association, 106, 598-600.
- https://eetexpert.be/wp-content/uploads/2019/08/Fiche_Stigmatisering_Hulpverleners.pdf
- Simone, M., & Lockhart, G. (2016) Two distinct mediated pathways to disordered eating in response to weight stigmatization and their application to prevention programs. Journal of American College Health, 64, 520-526.
- Tomiyama A. J. (2014). Weight stigma is stressful. A review of evidence for the Cyclic Obesity/Weight-Based Stigma model. Appetite, 82, 8–15.
- https://eetexpert.be/wp-content/uploads/2019/08/Fiches-voor-ouders-10-kopie.pdf
- Braet, C., O’Malley, G., Weghuber, D., Vania, A., Erhardt, E., Nowicka, P., Mazur, A., Frelut, M. L., Ardelt-Gattinger, E. (2014). The assessment of eating behavior in children who are obese: a psychological approach. A position paper from the European childhood obesity group. Obesity Facts, 7, 153-64.
- Snoek, H. M., Van Strien, T., Janssens, J. M. A. M., & Engels, R. C. M. E. (2007). Emotional, external, restrained eating and overweight in Dutch adolescents. Scandinavian Journal of Psychology, 48, 23-32.
- Schaumberg, K., Anderson, D., Anderson, L., Reilly, E. & Gorrell, S. (2016). Dietary restraint: what's the harm? A review of the relationship between dietary restraint, weight trajectory and the development of eating pathology. Clinical Obesity, 6, 89-100.
- https://eetexpert.be/wp-content/uploads/2021/03/2021_Fiche_Emotieregulatie.pdf
- Vandewalle, J., Moens, E., & Braet, C. (2014). Comprehending emotional eating in obese youngsters: the role of parental rejection and emotion regulation. International Journal of Obesity, 38, 525–530.
- Cortese, S., Moreira-Maia, C., St. Fleur, D., Morcillo-Penalver, C., Rohde, L., & Faraone, S. (2016). Association between ADHD and Obesity: A systematic review and meta-analysis. American Journal of Psychiatry, 173, 34-42.
- Tanner, K., Case-Smith, J., Nahikian-Nelms, M., Ratliff-Schaub, K., Spees, C. & Darragh, A. (2015). Behavioral and physiological factors associated with selective eating in children with autism spectrum disorder. American Journal of Occupational Therapy, 69, 1-8.
- Story M., Kaphingst KM., Robinson-O’Brien R., Glanz K. Creating Healthy Food and Eating Environments: Policy and Environmental Approaches. Annu. Rev. Public Health 2008; 29:253-272.
- Vanoutrive T., Cant, J. Naar gezonde en duurzame voedselomgevingen. Studie in opdracht van de Vlaamse overheid, Departement Omgeving. 2020. https://omgeving.vlaanderen.be/sites/default/files/atoms/files/Voedselomgevingen_Rapport_20200824.pdf
- FOOD AND AGRICULTURE ORGANIZATION OF THE UNITED NATIONS. Influencing food environments for healthy diets. 2016. Influencing food environments for healthy diets (fao.org)
- Brug J. Determinants of healthy eating: motivation, abilities and environmental opportunities. Family Practice 2008; 25: i50–i55.
- Giskes K, van Lenthe F, Avendano-Pabon M, and Brug J. A systematic review of environmental factors and obesogenic dietary intakes among adults: are we getting closer to understanding obesogenic environments? Obesity reviews 2011; 12: e95–e106.
- A Drewnowski, A V Moudon, J Jiao, A Aggarwal, H Charreire and B Chaix . Food environment and socioeconomic status influence obesity rates in Seattle and in Paris. International Journal of Obesity 2014; 38: 306–314
- Vlaams Instituut Gezond Leven. Resultaten indicatorenbevraging. 2020. www.gezondleven.be
- Cadario R, Chandon P. Which healthy eating nudges work best? A meta-analysis of behavioural interventions in field experiments. Marketing Science, Articles in Advance, 1-22.
- Hermans, R., Lichtwarck-Aschoff, A., Bevelander, K., Herman, C., Larsen, J., & Engels, R. (2012). Mimicry of food intake: the dynamic interplay between eating companions. Plosone, 7(2), 1-6.
- Kniffin, K., Sigirci, O., & Wansink, B. (2015). Eating heavily: men eat more in the company of woman. Evolutionary Psychological Science, 2, 38-46.
- Hermans, R. (2015). Aan tafel! Hoe de aanwezigheid van anderen ons eetgedrag beïnvloedt. Geraadpleegd 5 december, 2016, van http://nl.in-mind.org/article/aan-tafel-hoe-de-aanwezigheid-van-anderen-ons-eetgedrag-beinvloedt
- Voedingscentrum (2016). Invloed van de sociale omgeving op eetgedrag. Geraadpleegd van http://www.voedingscentrum.nl/Assets/Uploads/voedingscentrum/Documents/Professionals/Pers/Factsheets/Factsheet%20Sociale%20omgeving_2016_copyright-Voedingscentrum.pdf
- Popkin BM, Duffey K, Gordon-Larsen P. Environmental influences on food choice,physical activity and energy balance. Physiology & Behavior 2005; 86: 603 – 613
- Steenhuis IH, Waterlander WE, de Mul A. Consumer food choices: the role of price and pricing strategies. Public Health Nut 2011; 14:2220–6.
- Cairns, G., Angus, K., Hastings, G. & Caraher, M. (2013). Systematic reviews of the evidence on the nature, extent and effects of food marketing to children. A retrospective summary. Appetite, 62, pp. 209-215. doi: 10.1016/j.appet.2012.04.017
- Kelly B, Boyland E, King L, Bauman A, Chapman K, Hughes C. Children's Exposure to Television Food Advertising Contributes to Strong Brand Attachments. Int J Environ Res Public Health. 2019 Jul 3;16(13). pii: E2358. doi: 10.3390/ijerph16132358.
- Wereld Gezondheidsorganisatie (WHO); 2013; Marketing of Foods High in Fat, Salt and Sugar to Children: Update 2012 – 2013; Copenhagen: WHO Regional Office for Europe.
- Vlaams Instituut Gezond Leven. Voeding en beleid. 2018. https://www.gezondleven.be/themas/voeding/beleid/
- Maljaars J, Peters HP, Masclee AM. Review article: The gastrointestinal tract: neuroendocrine regulation of satiety and food intake. Aliment Pharmacol Ther. 2007;26 Suppl 2:241-50.



